
Depuis plusieurs années, le sujet semble être sur toutes les lèvres. Pas une semaine ne passe sans que les médias ou qu’un rapport alertent sur l’état de la santé mentale de la population. En est-on arrivé à un point où trop parler de santé mentale est devenu alarmiste, au risque d’inquiéter inutilement, voire de surutiliser les ressources mises à la disposition des employés ?
Après être resté longtemps tabou, le sujet de la santé mentale est presque partout. Et la pandémie a certainement contribué à multiplier la communication, en raison des difficultés rencontrées par la population pour s’adapter aux mesures sanitaires et aux incertitudes régnant durant cette période.
Les cas d’anxiété et de dépression ont bondi de 25 % dans le monde au cours des deux premières années de la pandémie de COVID-19, selon des données de l’Organisation mondiale de la santé (OMS). Des rapports, des études et des campagnes de communication rappellent désormais chaque semaine les enjeux entourant la santé mentale.
À force de rappeler sans cesse ces messages, pourrait-on arriver au point que cette communication soit exagérée ? Les travailleurs pourraient-ils être amenés à penser qu’ils souffrent de troubles mentaux quand ils vivent en réalité un niveau de stress acceptable ?
Un travailleur sur cinq (22 %) estime que sa santé mentale est mauvaise, selon la 25e édition du Sondage Benefits Canada sur les soins de santé, mené auprès des individus bénéficiant d’un régime d’avantages sociaux en milieu de travail. Le même pourcentage a déjà reçu un diagnostic de problème de santé mentale, tel que la dépression ou l’anxiété, selon le même sondage.
« Quand on voit la prévalence des troubles de santé mentale, cela montre qu’il est essentiel d’en parler », soulève Martin Nadon, directeur, développement de produit et formation, assurance pour les groupes et les entreprises chez Desjardins Assurances. Entre 2016 et 2022, l’assureur a enregistré une hausse de 20,5 % des réclamations en santé mentale. « Il est important que les gens soient conscients des ressources à leur disposition. Encore faut-il que tous les acteurs communiquent bien sur ces ressources. »
L’ensemble des experts interviewés sont unanimes : non, on ne parlera jamais assez de santé mentale. En fait, la question n’est pas de trop en parler. Il s’agit surtout de savoir de quoi on parle… ou de quoi on ne parle pas. C’est que les messages envoyés éludent trop souvent des aspects essentiels.
« Quand on parle de santé mentale, on devrait parler de troubles mentaux. Il faudrait appeler un chat un chat, dit Estelle M. Morin, psychologue et professeure titulaire au Département de management de HEC Montréal. Sinon, on évoque un sujet très délicat sans en parler. Cela contribue à maintenir les troubles mentaux dans l’ombre. »
Confusion et maladresses
La chercheuse aimerait qu’on parle davantage des troubles mentaux les plus fréquents, en les appelant par leur nom : la dépression, le trouble généralisé d’anxiété, les troubles de la personnalité et les troubles bipolaires. Pour elle, on devrait davantage ouvrir la discussion sur la dépression, la nécessité de consulter un médecin et les réelles possibilités de se soigner.
Distinguer les états normaux des états anormaux permettrait d’adopter l’action appropriée. « L’anxiété n’est pas un trouble anxieux. L’anxiété nous permet d’être créatif, d’inventer de nouvelles façons de faire, explique Estelle M. Morin. Par contre, un trouble anxieux, c’est psychiatrique. C’est un dérèglement, qui se soigne, à condition d’aller voir un médecin. Ce n’est pas en disant que ça va bien aller qu’on va le gérer. »
Cette confusion est visible dans les médias, quand un fait divers survient et que l’amalgame est trop souvent fait entre santé mentale et troubles mentaux, note Yves de Repentigny, conseiller principal en soutien organisationnel à BCH Consultants. L’actualité des derniers mois a vu des événements médiatisés où des personnes sont décédées sous les roues de chauffards. Le consultant regrette que nombre de reportages se soient contentés de parler de la santé mentale de ces chauffards, sans distinguer de possibles troubles mentaux.
«Quand on parle de santé mentale, on devrait parler de troubles mentaux. Il faudrait appeler un chat un chat. Sinon, on évoque un sujet très délicat sans en parler. Cela contribue à maintenir les troubles mentaux dans l’ombre. »
– Estelle M. Morin, HEC Montréal
D’autre part, des aspects primordiaux en matière de prévention sont trop souvent absents dans les conversations sur la santé mentale. « Des sujets continuent de passer sous le radar, comme la gestion du sommeil, se désole Yves de Repentigny. On en parle seulement lors des changements d’heure. C’est pourtant un gros enjeu de santé publique, qui est ignoré dans l’ensemble de la population. » Les personnes qui dorment suffisamment sont bien plus disposées à gérer leurs humeurs et leur anxiété, poursuit-il, en rappelant qu’un message simple pourrait être diffusé sur la nécessité d’avoir au minimum sept heures de sommeil par nuit.
D’autres messages sont répandus, censés renforcer la prévention, mais qui ne semblent pas toujours aller dans le bon sens. « Le problème des campagnes de communication à grande échelle est qu’on présente des gens qui sont à 8 sur 10 en termes d’anxiété », déplore Yves de Repentigny, qui cite une campagne gouvernementale. « Quand on présente un professeur qui se roule en boule avant d’entrer dans la salle de classe, cela peut renvoyer à une image de victimisation, alors que cette personne vit de l’anxiété. C’est rare que cela se développe du jour au lendemain : il y a sûrement eu plein de signaux avant d’arriver à cette situation. Cela peut faire peur ! »
Au-delà des maladresses dans le contenu des messages diffusés, le principal risque est d’ignorer les problèmes, pas d’en entendre trop parler. « La plupart des experts conviennent que les problèmes de santé mentale sont sous-diagnostiqués, et insuffisamment traités », souligne Mélina Lamarche, conseillère principale en stratégies et solutions en santé organisationnelle à Beneva. Et même si un travailleur vivant une anxiété normale sollicite des ressources, cela ne devrait pas dissuader l’employeur de déployer du soutien. « Quand quelqu’un qui ne vit pas une réelle détresse consulte, c’est parce que cela la dérange dans son quotidien. En consultant, elle obtient des outils pour mieux faire face. »
Le tabou des cadres
La surcommunication n’est certainement pas une réalité quand on s’adresse à une population de travailleurs dont la culture ignore les questions de santé mentale. « Dans certaines cultures, la santé mentale, ça n’existe pas », relève Mélina Lamarche, qui s’appuie sur son expérience d’accompagnement d’une organisation qui recrutait en Amérique du Sud. Les communications adressées au groupe d’employés colombiens étaient adaptées à leur culture. « On doit tenir compte de la diversité culturelle dans nos communications. Si on veut avoir de l’impact, cet effort est nécessaire », rappelle-t-elle, en précisant que cette différence est plus nette en matière de santé mentale que de santé physique.
«Des sujets continuent de passer sous le radar, comme la gestion du sommeil. On en parle seulement lors des changements d’heure. C’est pourtant un gros enjeu de santé publique, qui est ignoré dans l’ensemble de la population. »
– Yves de Repentigny, BCH Consultants
D’autres catégories de travailleurs peuvent aussi être moins touchées par les communications sur la santé mentale, comme les employés à temps partiel, qui bénéficient plus rarement d’un régime d’assurance collective, observe Martin Nadon. Ces travailleurs sont surtout des femmes, des jeunes, des employés âgés de 55 ans et plus. Cela pose la question de la manière dont on s’adresse à eux, mais aussi de ce que l’employeur leur offre comme soutien.
Et s’il fallait un autre argument à apporter pour maintenir – voire approfondir – un flot de communications sur la santé mentale, ce serait que des changements profonds ne peuvent provenir que d’une évolution de la culture du milieu de travail. La patience et la persévérance sont de rigueur pour qu’un jour il devienne anodin d’avoir des discussions sur la santé mentale. « Cela prend des années pour créer une culture d’ouverture et pour mettre en place des pratiques organisationnelles cohérentes », prévient Mélina Lamarche.
Mais avant de parvenir à établir cette culture d’ouverture, il faudra former les travailleurs à reconnaître leurs propres problèmes de santé mentale, ainsi que ceux de leurs collègues, et outiller le personnel d’encadrement. « Il est essentiel de former les gestionnaires, car ils ont une relation privilégiée avec les employés », insiste Sylvain Beauséjour, vice-président, talent et culture à Dialogue. « Quand un travailleur est aux prises avec des troubles mentaux, il est important que les gestionnaires soient capables de reconnaître ces troubles et d’orienter les employés dans la bonne direction. Plus on prend le problème en amont, plus on en facilite le traitement. »
La formation des gestionnaires est d’autant plus importante que les cadres sont les premiers concernés. Mais les troubles mentaux chez les cadres sont un sujet tabou, affirme Estelle M. Morin, en citant ses recherches sur le sujet, illustrées par un exemple récent. Dans un jury d’attribution de subvention en bourses de recherche, un membre du jury s’est exclamé : « Ça ne m’intéresse pas, l’épuisement des dirigeants. » La remarque est restée en travers de la gorge de Mme Morin.
Depuis plus de vingt ans que la chercheuse fait des enquêtes, son constat demeure le même : les cadres sont deux ou trois fois plus à risque d’avoir des troubles mentaux que les non-cadres. « Pourtant, quand on en parle, on parle presque toujours des non-cadres, regrette-t-elle. Le sujet est extrêmement délicat quand ça concerne les personnes qui encadrent les équipes. »
«Quand quelqu’un qui ne vit pas une réelle détresse consulte, c’est parce que cela la dérange dans son quotidien. En consultant, elle obtient des outils pour mieux faire face. »
– Mélina Lamarche, Beneva
Malgré les couvertures médiatiques et les campagnes de communication, ce tabou qui entoure la santé mentale des cadres démontre qu’il reste « de vieilles représentations des troubles mentaux, qui sont associées au délire et à la folie… pourtant, les gens qui vivent des troubles, ce sont des familles », fait remarquer Estelle M. Morin
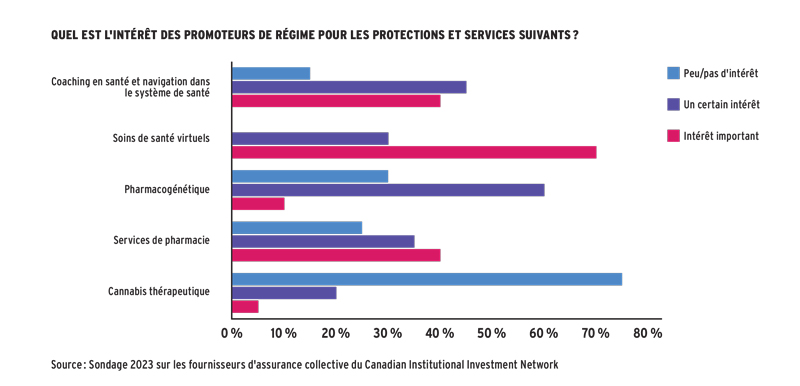
Montrer des succès
À l’avenir, la communication sur la santé mentale – et sur les troubles mentaux – gagnerait à montrer aux travailleurs des exemples de réussite. « On devrait plus parler des expériences favorables : comment on a été aidé, comment ça nous a permis de ne pas retomber en dépression », énumère Sylvain Beauséjour. Citer des exemples concrets et constructifs dans les conversations contribuera à déstigmatiser encore plus, assure-t-il.
On pourrait aussi insister davantage sur le fait que « des progrès ont été réalisés dans les 50 dernières années. La violence a diminué. Nous n’avons jamais vécu dans une société aussi sécuritaire, souligne Yves de Repentigny. Malgré cette évolution positive, on ne fera jamais trop de prévention : c’est ainsi qu’on fera en sorte que tous les individus sachent vers quelles ressources ils peuvent se tourner. »

22 %
des participants de régimes de soins de santé jugent que leur santé mentale est généralement mauvaise, comparativement à seulement
10 %
qui disent la même chose de leur santé globale
27 %
des participants ont connu des niveaux de stress quotidiens élevés ou extrêmement élevés au cours des trois derniers mois
40 %
des participants jugent que leur employeur n’est pas efficace pour aider les employés à gérer leurs problèmes de santé mentale comme la dépression
ou les troubles anxieux
58 %
des promoteurs de régime de soins de santé offrent des programmes de formation en santé mentale à l’intention des gestionnaires ou des employés
Source : Sondage Benefits Canada sur les soins de santé 2022


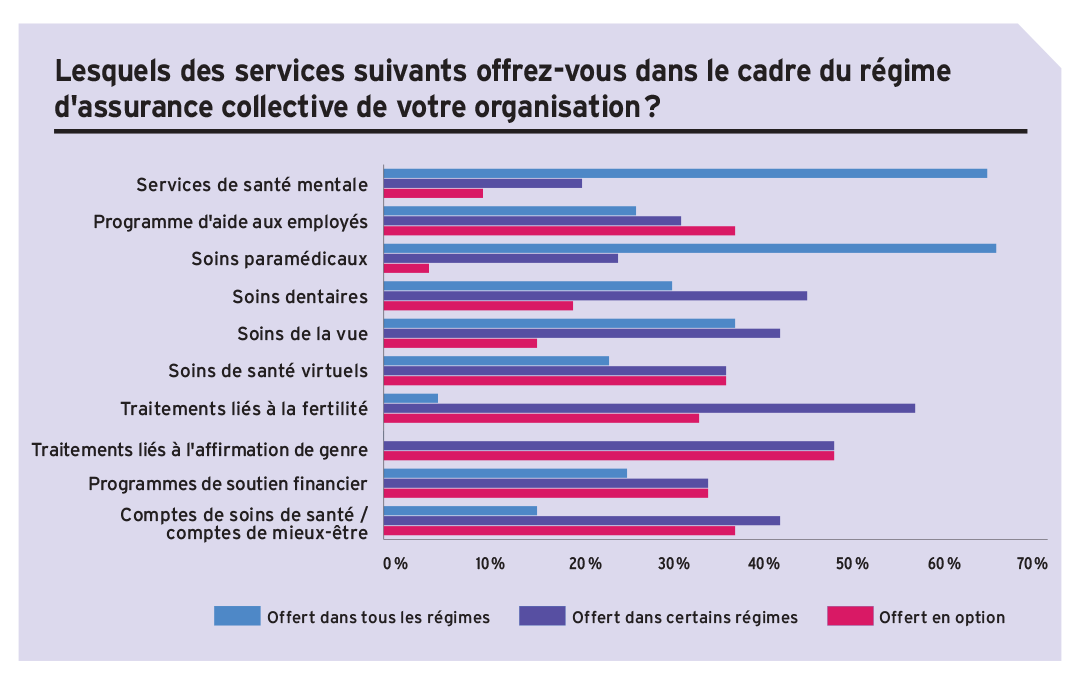
• Ce texte a été publié dans l’édition de mai 2023 du magazine Avantages.
Vous pouvez également consulter l’ensemble du numéro sur notre site web.